Estrategias de control del SARS-CoV-2
Publicado por Javidelaguila en
Estrategias de control del SARS-CoV-2: el estudio de contactos y la transmisión asintomática
Pasado el pico de la epidemia, los esfuerzos se desplazan de la respuesta sanitaria-asistencial hacia la respuesta salubrista de control. Pero, ¿qué significa esto?
Los sistemas de vigilancia epidemiológica de enfermedades infecciosas tienen como primer objetivo el detectar de forma temprana los primeros casos de una enfermedad para poder actuar sobre ella antes de que la transmisión quede fuera de control.
En el caso del COVID-19, la cadena de transmisión depende del contacto cercano y prolongado entre una persona infectada (lo sepa o no) y alguien susceptible de enfermar. Por tanto, el elemento de control imprescindible es el estudio de los contactos de riesgo de cada persona enferma que detectemos, para determinar quien debe aislarse preventivamente y tratar así de que no transmita la enfermedad.
Estudio de contactos y aislamiento de casos sospechosos
Cuando esta primera estrategia de contención no es suficiente, la epidemia entra en crecimiento exponencial, los casos aumentan descontroladamente y decimos que existe transmisión comunitaria. Que es un bonito eufemismo para decir que se ha perdido el control de la cadena de transmisión de la enfermedad. La solución que este problema ha requerido, ha sido meter a todo el mundo en sus casas y prohibir que salgan. Y ha funcionado.
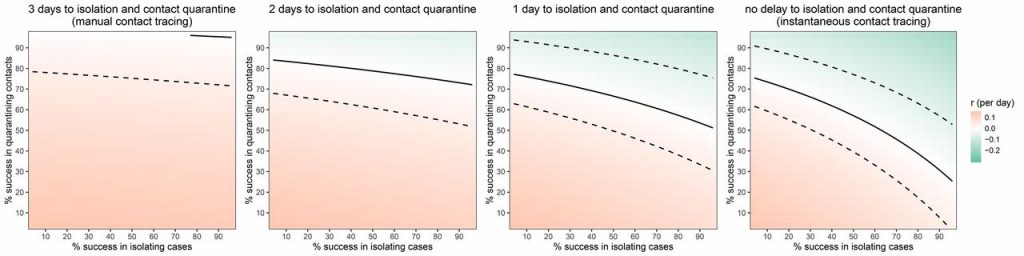
Para levantar estas medidas con seguridad y evitar que la transmisión vuelva a ser descontrolada, es necesario asegurar que podemos investigar a cada nuevo caso y mantener su cadena de transmisión bajo control. Hasta que punto este paso es crítico, lo han estudiado Ferreti y otros a través de un modelo matemático dirigido a las medidas de control
El área verde de cada gráfico es la zona de control de la epidemia (Ro < 1). Los ejes representan la capacidad de detectar y aislar a los nuevos casos (eje x) y la de hacer lo mismo con sus contactos (eje y). Cada gráfico evalúa el tiempo promedio que se tarda el lograrlo, que va desde 3 días (izquierda) hasta una respuesta cuasi-instantánea (derecha).
Cuanto menos tiempo se tarde en detectar, aislar y estudiar a la mayor parte de los contactos de cada caso, mejor se controlará la epidemia. Ferreti quiere apoyar con este estudio la necesidad de incorporar las apliacaciones digitales a la respuesta contra la epidemia, como hacen los países asiáticos que más éxito han tenido hasta la fecha. Pero no tuvieron en cuenta algo…
Un reto inesperado: la transmisión asintomática
Cuando el virus apareció en enero en Wuhan, lo primero que era urgente conocer era si tenía capacidad de pasar de persona a persona, lo cual comprobamos muy pronto cuando los primeros sanitarios enfermaron. Lo siguiente que nos interesa saber de una enfermedad infecciosa es desde cuando es contagiosa
Lo habitual es que este periodo de contagio comience a la vez que los síntomas de la enfermedad, pero el primer SARS-1 se vió que resultaba más contagioso varios días después. La gripe, en cambio, puede contagiarse desde dos días antes de comenzar a sentirnos mal.
El SARS-1 pudo ser controlado con éxito porque aislar rápidamente a las personas evitaba su tranmisión y pudo ser erradicado en 2003. La gripe circula cada año entre nosotros, tal y como se espera que suceda con el SARS-CoV-2.
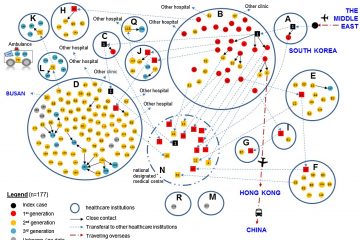
Para conocer cuando puede contagiar una enfermedad, podemos usar programas de modelado o estudiar las cadenas de transmisión (link en la imagen)
El primer trabajo es el origen de un datoque vemos mencionado mucho: el 44% de los casos de covid-19 provendrían de la parte asintomática de la transmisión. Es un estudio de modelado a partir de los tiempo de contagio de 94 casos relacionados y los estudios virales de sus muestras.
Pero hay un problema: cuando tomamos datos retrospectivos (algo que ya ha pasado) caemos en un sesgo: si sobre cada caso se tomaron medidas tipo aislamiento, entonces los nuevos casos estudiados procederán de la única via de contagio no controlada y parecerá que su efecto relativo sobre la transmisión es mayor. Necesitamos algo más.
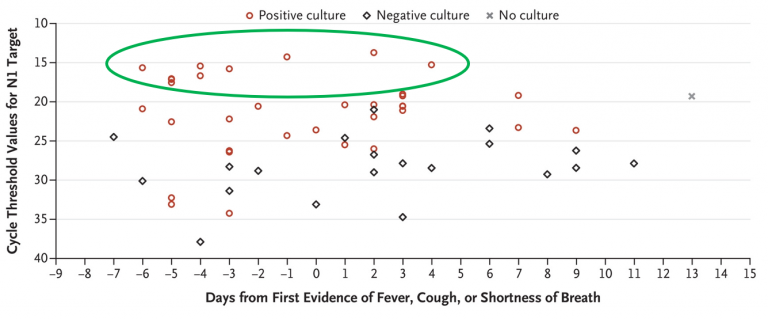
El segundo es mucho más concluyente que el primero, porque sus conclusiones provienen del estudio directo durante un mes de todos los habitantes de una residencia en EEUU a los que se les sigue de uno en uno desde el primer caso y a los que se toman muestras varias veces, independientemente de si tenían síntomas o no. El 64% de los residentes se vió afectado, y de ellos la mitad no tenía síntomas en el momento de la prueba diagnóstica.
Estas personas contribuyeron también a la propagación de la enfermedad en la residencia, pero además añade un elemento totalmente nuevo a nuestro conocimiento sobre el virus: hasta 7 días antes del inicio de los síntomas se encontraron cargas virales con capacidad de contagiar, iguales que las de los pacientes ya con síntomas y contagiosos conocidos. Que el virus tomado de la muestra sea cultivable es señal de capacidad infectiva
Implicaciones para el control de los casos nuevos y sus contactos
Que podamos hablar de transmisión antes del inicio de los síntomas cambia totalmente el enfoque de control y dificulta bastante parar la transmisión del SARS-CoV y para explicarlo he querido usar este esquema conceptual que representa una persona contagiada y enferma, los casos secundarios que genera, e incluso los casos terciarios (los que genera uno de sus contagiados)
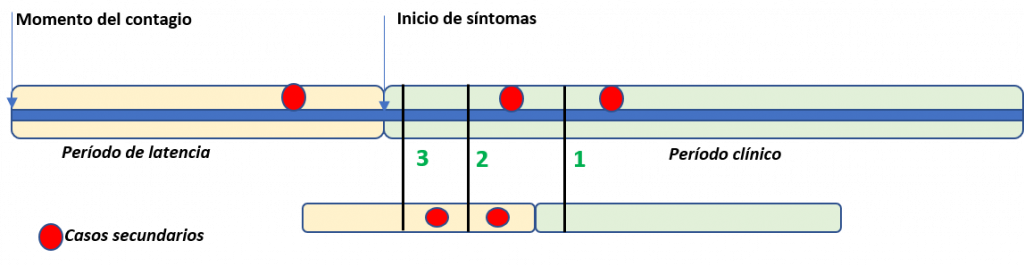
Veamos los posibles escenarios de control:
(0) Ninguna medida de aislamiento y control: daría lugar a tres casos nuevos, uno antes de empezar síntomas y dos después, más otros dos casos terciarios, total 5 casos.
(1) Aislamiento tardío (varios días tras iniciar síntomas): llegaríamos a prevenir uno de los casos de la cadena. Además, para cuando nos damos cuenta y hacemos el estudio de contactos, uno de sus casos ya ha generado otros dos casos adicionales
(2) Aislamiento precoz (a los pocos días tras el inicio de síntomas): evitamos dos de sus contagios directos. Además, por estudio de contactos detectamos al primer contagiado y le aislamos a tiempo para que solo contagie a otra persona más
(3) Aislamiento inmediato al comienzo de la enfermedad: se evitan los dos contagios del periodo sintomático y además, mediante estudio de contactos, logramos aislar rápidamente al primer contagiado a tiempo de que no contagie a nadie más.
El escenario (1) previene 1 contagio; el (2) previene 3 contagios; el (3) previene 4 contagios y contribuye a detener la cadena de transmisión de forma efectiva.
CONCLUSIONES
el estudio de contactos es una herramienta imprescindible para el control del SARS-CoV-2
La transmisión asintomática (o presintomática) supone un reto mayor para los sistemas de salud pública
Para controlar la epidemia durante el desescalado, es necesario un sistema ágil y rápido en la detección de nuevos casos, sensible para que cualqueir sospechoso pueda ser aislado y diagnosticado lo antes posible, por dos razones:
1. Habitualmente los primeros síntomas son muy leves (dolor de cabeza, malestar, dolor de gargarganta), y no suelen interferir con la vida normal. Un control eficaz solo puede hacerse si estas personas pueden auto aislarse de inmediato y recibir el diagnóstico en 24-48h.
2. Si son positivos, al haberse aislado de inmediato han reducido al mínimo los posibles contagios en fase sintomática, lo que permite centrar la búsqueda de contactos en la fase presintomática, impidiendo que estas personas a su vez contagien a otras. Esto es controlar una enfermedad infecciosa y aplanar la curva.
Para hacer esto viable, también es obligatorio garantizar un marco legal en el que estas personas (y sus contactos) puedan recibir de inmediato una baja laboral con garantías de que no los despedirán luego. Un circuito de diagnóstico rápido (24-48h) permite además minimizar el tiempo de aislamiento y permite retomar la actividad en apenas 2-3 días para las personas no contagiadas, cuidado así el tejido social y económico.
La Salud Pública no puede entenderse sin aunar los factores biológicos, económicos y sociales y la compleja interconexión que existe entre todos ellos y que es la vida en sí misma. Ninguna estrategia de control puede funcionar si no se dejan atados los cabos esenciales, y la consecuencia de ellos es una segunda onda epidémica.


3 comentarios
José María Lázaro · 2 mayo 2020 a las 18:07
En primer lugar gracias por esta información y por tu generosidad de publicar algo tan importante en estos tiempos que nos está tocando vivir.
Dos preguntas:
– ¿como se detectan los portadores asintomáticos durante los 5-7 primeros días del contagio?, los test serológicos probablemente serán negativos pero es que tambien lo serían los no contagiados ¿con un PCR en todos los serológicamente -?
– Determinados segmentos no profesionales sanitarios de la población está solicitando test para toda la población, ¿sería de utilidad y racional esta estrategía?
Gracias.
Javidelaguila · 2 mayo 2020 a las 20:42
Gracias por tus palabras, Jose María, y por plantear las preguntas. Te respondo:
– Se detectarían mediante el estudio de los contactos de riesgo de un caso diagnosticado. Inevitablemente alguno se pasará por alto, pero sería posible aislarles de forma preventiva y realizarles una PCR que, de acuerdo con el estudio del NEJM, podría ser positiva. En caso contrario, siempre sabrían que si desarrollan síntomas deben aislarse de inmediato, con lo que seguimos controlando el contagio
– La estrategia de test masivos no tiene mucha razón de ser. La cantidad ingente de recursos que eso consumiría nos haría desviar la atención del objetivo que es el expuesto en el trabajo (coste de oportunidad). Además, que una persona sepa que no ha pasado la enfermedad en un momento puntual, no significa que no se pueda contagiar más adelante, necesitando otro test más, y por tanto siendo inútil el primero. Otra cosa son las personas que durante la epidemia, debiendo haber recibido la prueba no lo han hecho por las circunstancia, que en mi opinión deben realizarse un test serológico.
Espero haber aclarado tus dudas, nuevamente muchas gracias por leer y comentar
Javier
Controlando las cadenas: la transmisión comunitaria - Javier del Águila Mejía · 28 mayo 2020 a las 08:46
[…] un post anterior analizamos las estrategias de control del SARS-CoV-2, y presentamos las consecuencias de no desplegar un sistema rápido de detección de casos y […]